インスリン分泌障害
インスリン分泌障害は2型糖尿病の原因の1つである。
インスリンは通常、次のようなステップで分泌される。
① 常時、少量が分泌されている(基礎分泌)
② 食事を摂る
③ 血糖値が上昇
④ インスリンの追加分泌
インスリンは、インスリン拮抗ホルモン(インスリンの働きを抑えるホルモン:グルカゴンなど)とともに常にある程度の量分泌されており(=基礎分泌)、血糖値を一定に保つ役割を果たしている。食事を摂ると、血中のグルコース量が増加するため、肝臓や膵臓の細胞でGLUT2(輸送担体の一種)を介した糖の取り込みが行われる。すると、それに刺激されたインスリンが血中に放出され(=追加分泌)、筋肉や脂肪組織での糖の取り込みを促進する。

しかし、インスリン分泌障害を持つ人の場合「インスリンの基礎分泌・追加分泌の量」に変化が見られる。まず、基礎分泌が“少し”減少する。しかしこれはあくまで“少し”であり、分泌障害を持たない人とそこまで大きな差はない。対して、追加分泌は分泌障害を持たない人と比較して“大幅に”減少する。

分泌の最大量が減少していることに加えて「ピークの時間が遅れている」という点にも注目すべきである。分泌能力が低下しているため血糖値の増加に素早く反応することができず、分泌の開始がやや遅れてしまうのである。
また、糖尿病が進行すると基礎分泌の障害が顕著になり「インスリン分泌不全」状態になってしまう。
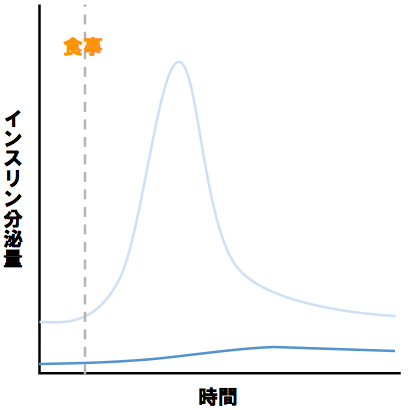
この状態になると、追加分泌に加えて基礎分泌の量まで大幅に減少する。
インスリン抵抗性
インスリン抵抗性とは、各組織におけるインスリンの感受性が低下しインスリンが効きにくくなっている状態のことである。インスリン分泌障害と同様2型糖尿病の原因と考えられている。
インスリン抵抗性の機序は以下の通り。
① 肥満になる
② 脂肪細胞はアディポサイトカインの機能を分泌する機能を持っているが、肥満になることによりこの機能のバランスが崩壊する。
肥満になると、脂肪細胞のアディポサイトカイン分泌能のバランスが崩れて「善玉アディポサイトカイン」の分泌量が減少し「悪玉アディポサイトカイン」の分泌量が増加する。悪玉アディポサイトカインの一種であるTHF-αやFFAはインスリン刺激によるGLUT4の細胞膜上への移動を阻害するため結果的にインスリン抵抗性を亢進させる。
骨格筋におけるインスリン抵抗性
インスリン抵抗性の影響は骨格筋と肝臓で異なるため、別々に押さえておく必要がある。
骨格筋において、通常時はインスリンによる刺激を受けたGLUT4が細胞膜上へ移動し、それを介した糖の取り込みが行われる。しかし、インスリン抵抗性が亢進するとインスリンが効きにくくなり、インスリンの分泌量に対する細胞への糖の取り込み量が減少する。このため、高血糖となってしまう。
肝臓におけるインスリン抵抗性
通常時、インスリンは肝臓において以下のような働きを行っている。
① インスリンにより異化(糖新生)が抑制される
→ 糖(グルコース)の産生量が減少する
② インスリンにより同化(グリコーゲン合成)が促進され、グルコースはグリコーゲンに変換される
→ 糖(グルコース)が減少する
③ ①、②の結果、肝臓内は糖が不足している状態になっている。
→ GLUT2を介した肝細胞内への糖の取り込みが増加し、また放出される糖の量は減少する
④ 血中の糖は減少する
インスリンにより異化(=グリコーゲンとして蓄えられている糖を分解し、再び糖として使える状態にすること)が抑制されると、肝臓における糖の産生量は減少する。また、インスリンにより同化(=糖をグリコーゲンなどに変換し蓄えること)が促進されると、糖の量は減少する。このように、インスリンによる異化・同化のコントロールによって、肝細胞内は基本的に糖が不足している状態に保たれている。糖が不足している肝細胞は、当然外部から糖を取り込もうとする。そこで、糖を血中から取り込むトランスポーターの役割を担うGLUT2の働きが活発になり血中から肝細胞への糖の取り込みが促進された結果、血中のグルコース濃度(=血糖値)は低下する。
しかし、肝臓においてインスリン抵抗性が亢進しインスリン作用が不足すると、上の仕組みは上手く働かなくなってしまう。インスリンが不足した場合の流れは、以下の通り。
① インスリン抵抗性が亢進していると、インスリンが分泌されているにも関わらず、異化(糖新生)の抑制と同化(糖のグリコーゲンへの変換)が十分に行われない。
② 肝臓内の糖の量が増加する
③ 既に肝臓内の糖量が多いため、血中からの糖の取り込みが抑制される
④ 血中のグルコース濃度が増加する
肝臓においてインスリン抵抗性が亢進していると、インスリンが通常量分泌されているにも関わらず異化(糖新生)の抑制と同化(糖のグリコーゲンへの変換)が十分に行われず、肝臓内のグルコース濃度が通常より高い状態になっている。肝細胞内のグルコース濃度が高いと、血中から糖の取り込みを行う必要がないため、GLUT2を介した糖の取り込みは抑制される。その結果、血中のグルコース濃度(=血糖値)は上昇する。








